- Comprendre mon cancer
- Agir pour me soigner
- Un expert vous explique
- Comprendre mon cancer
- Agir pour me soigner
- Un expert vous explique
Les facteurs de risques
3 minutes de lecture
La principale cause connue des cancers cutanés est l’exposition solaire excessive, notamment lorsqu’elle survient de façon répétée au cours de l’enfance. Les rayons ultra-violets artificiels des cabines de bronzage sont aussi dangereux que les UV solaires. Les personnes qui ont commencé à avoir recours à des UV artificiels avant l’âge de 30 ans voient leur risque de développer un mélanome augmenter de 75%. Par ailleurs, certains métiers exercés à l’extérieur et le fait de vivre dans un pays à fort ensoleillement exposent davantage les personnes aux ultra-violets.
Les clés pour comprendre
Comprendre les facteurs de risque1 associés aux cancers de la peau est essentiel pour prendre des mesures préventives et adopter un mode de vie en cohérence. Plusieurs facteurs peuvent contribuer au développement du cancer de la peau, notamment l’exposition excessive au soleil, le phototype, facteurs environnementaux, les antécédents familiaux, l’exposition professionnelle.
L’exposition au soleil, les rayons UV et le phototype
L’exposition au soleil : une exposition excessive aux rayons ultraviolets (UV) du soleil est l’un des principaux facteurs de risque de cancer de la peau. Cela inclut les coups de soleil graves dans l’enfance, l’exposition prolongée au soleil sans protection adéquate, l’utilisation de cabines de bronzage – on notera notamment une augmentation de 75% du risque de mélanome pour les personnes de moins de 35 ans utilisant des cabines de bronzage/lampes UV2 et le travail en extérieur.
Pour limiter les facteurs de risque liés à l’exposition solaire3, quelques conseils :
- Limitez votre exposition au soleil, surtout pendant les heures les plus chaudes de la journée (généralement entre 10h et 16h).
- Portez des vêtements protecteurs tels que des chapeaux à larges bords, des chemises à manches longues et des lunettes de soleil.
- Utilisez régulièrement un écran solaire à large spectre d’au moins SPF 30, en l’appliquant généreusement sur toutes les parties exposées de la peau.
À retenir
SPF4 est l’acronyme de “Sun Protection Factor”, ce qui signifie en français “Facteur de Protection Solaire”. Le SPF est une mesure utilisée pour évaluer l’efficacité d’un écran solaire à protéger la peau contre les rayons ultraviolets (UV) du soleil. Il indique le degré de protection contre les rayons UVB, qui sont responsables des coups de soleil et contribuent au risque de cancer de la peau.
Le SPF est généralement indiqué sous la forme d’un nombre suivi de “SPF”, par exemple SPF 15, SPF 30, SPF 50, etc. Ce nombre représente le multiple de temps pendant lequel vous pouvez rester au soleil sans « coup de soleil » par rapport à une exposition sans protection. Par exemple, si le coup de soleil survient normalement au bout de 10 minutes sans protection, l’utilisation d’un écran solaire SPF 30 vous permettrait de rester exposé environ 30 fois plus longtemps.
Il est important de noter que le SPF se réfère principalement à la protection contre les UVB, qui sont responsables des coups de soleil. Cependant, il est également essentiel de se protéger contre les rayons UVA, qui peuvent pénétrer plus profondément dans la peau et contribuer au vieillissement prématuré de la peau ainsi qu’au risque de cancer de la peau. Lors de l’achat d’un écran solaire, il est recommandé de choisir un produit à large spectre, ce qui signifie qu’il protège à la fois contre les rayons UVB et UVA.
Qu’est-ce qu’un rayon UV5 et quel rapport établit-on avec le phototype ?
L’action des UV sur la peau
Les rayons UV du soleil sont divisés en trois catégories : les rayons UVA, les rayons UVB et les rayons UVC (ces derniers sont largement filtrés par l’atmosphère et n’atteignent généralement pas la surface de la Terre).
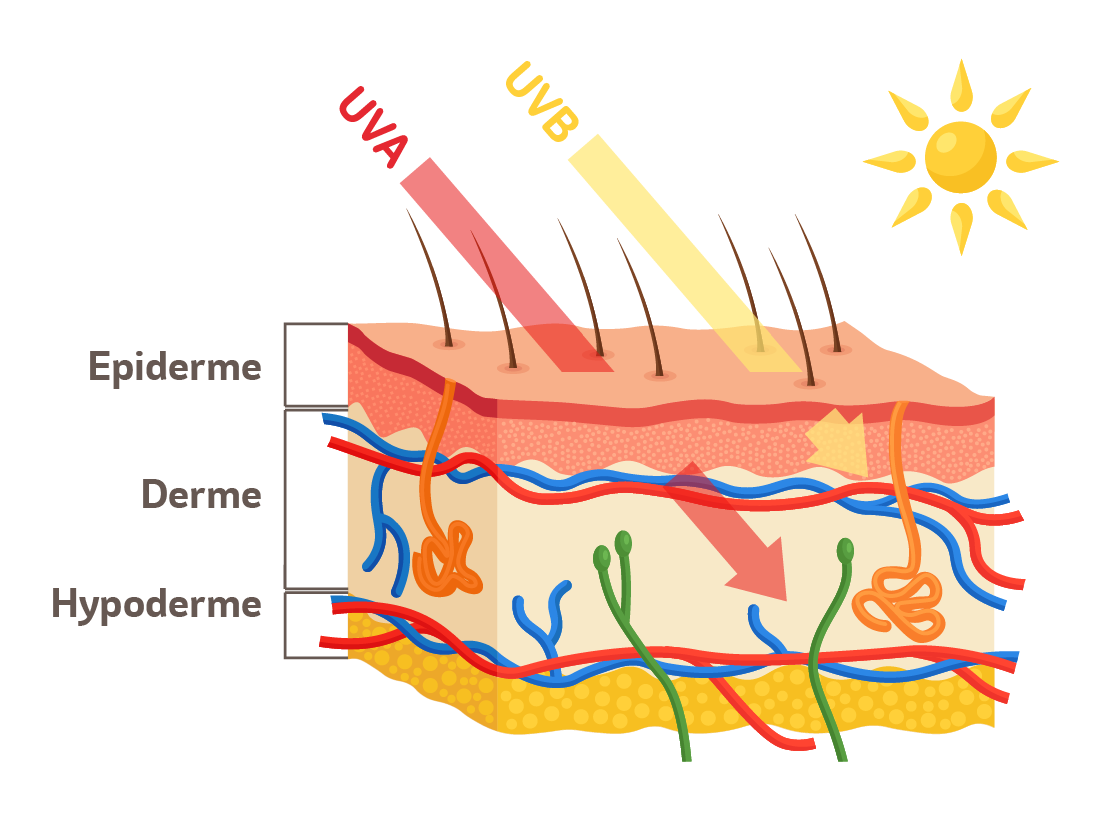
Les UVA
Les rayons UVA pénètrent plus profondément dans la peau et jouent un rôle important dans le vieillissement prématuré de la peau. Ils sont également associés à des dommages cellulaires, à une diminution de l’élasticité de la peau et à un risque accru de certains types de cancer de la peau. Les rayons UVA sont présents tout au long de l’année, même par temps nuageux, et peuvent pénétrer à travers les vitres.
Les UVB
Les rayons UVB sont principalement responsables des coups de soleil et jouent un rôle majeur dans le développement du cancer de la peau. Ils ont une intensité plus élevée pendant les heures ensoleillées de la journée et sont plus prédominants pendant les mois d’été. Les rayons UVB endommagent les couches superficielles de la peau, provoquant une rougeur, une inflammation et une augmentation de la production de mélanine.
Le phototype joue un rôle dans la réponse de la peau aux rayons UV. Les personnes ayant un phototype plus clair, comme les phototypes I et II, ont moins de mélanine dans leur peau, ce qui les rend plus sensibles aux rayons UV. Leur peau brûle facilement et bronze peu ou pas du tout. Ces individus ont un risque plus élevé de développer des coups de soleil et un cancer de la peau en raison de leur faible capacité naturelle à se protéger contre les effets nocifs des UV.
En revanche, les personnes ayant un phototype plus foncé, comme les phototypes IV, V et VI, ont naturellement une quantité plus élevée de mélanine dans leur peau. La mélanine offre une certaine protection contre les rayons UV, ce qui explique pourquoi ces personnes sont moins sujettes aux coups de soleil. Cependant, il est important de noter que même si elles ont une meilleure protection naturelle, elles ne sont pas immunisées contre les dommages causés par les UV et le risque de cancer de la peau persiste.
Il convient de souligner que les recommandations de protection solaire s’appliquent à tous les phototypes, indépendamment de leur réaction initiale au soleil.
Qu’est-ce que le phototype ?
Le phototype6 fait référence à la classification des différents types de peau en fonction de leur réaction à l’exposition au soleil. Il existe plusieurs systèmes de classification du phototype, mais le plus couramment utilisé est le système de classification de Fitzpatrick. Ce système, développé par le dermatologue américain Thomas B. Fitzpatrick, évalue la sensibilité de la peau aux rayons ultraviolets (UV) et la capacité de la peau à produire de la mélanine, le pigment responsable de la couleur de la peau.6
Le système de classification de Fitzpatrick comporte généralement six phototypes, numérotés de I à VI :
- Phototype I : peau très claire, toujours sujette aux coups de soleil, ne bronze jamais.
- Phototype II : peau claire, souvent sujette aux coups de soleil, bronze légèrement.
- Phototype III : peau claire à mate, se brûle occasionnellement, bronzage progressif.
- Phototype IV : peau mate, se brûle rarement, bronzage modéré.7
- Phototype V : peau foncée, rarement sujette aux coups de soleil, bronzage facile.
- Phototype VI : peau très foncée, jamais sujette aux coups de soleil, bronzage intense.

Les facteurs de risque familiaux et antécédents personnels
Les antécédents familiaux1 de mélanome ou d’autres types de cancers de la peau peuvent jouer un rôle significatif dans le risque individuel de développer la maladie. Si un membre de votre famille proche a été diagnostiqué avec un cancer de la peau, cela peut indiquer une prédisposition génétique et augmenter votre propre risque de le développer.
De plus, un système immunitaire affaibli (ou « immunodéprimé ») peut contribuer à un risque accru de cancer de la peau. Les personnes ayant un système immunitaire affaibli, que ce soit en raison d’une condition médicale sous-jacente, d’une transplantation d’organe ou de médicaments immunosuppresseurs, sont moins capables de combattre les cellules cancéreuses et présentent donc un risque plus élevé de développer un cancer de la peau.
Enfin, les antécédents de coups de soleil sont eux aussi à surveiller. Il est important de noter que des coups de soleil graves antérieurs, en particulier pendant l’enfance, peuvent augmenter le risque de cancer de la peau à l’âge adulte. L’exposition excessive aux rayons UV du soleil, notamment les coups de soleil sévères, peut endommager l’ADN des cellules cutanées et augmenter la probabilité de mutations conduisant au développement du cancer de la peau.
Les facteurs professionnels et environnementaux
L’exposition professionnelle8 peut jouer un rôle important dans le risque de cancer de la peau. Certains environnements de travail, tels que la construction, l’agriculture ou l’industrie chimique, peuvent exposer les travailleurs à une exposition prolongée au soleil ou toxines, ce qui accroît le risque de dommages cutanés causés par les rayons UV. De plus l’exposition à des substances chimiques nocives, telles que l’arsenic9, peuvent augmenter le risque de cancer de la peau. Les substances chimiques présentes dans certains lieux de travail peuvent causer des dommages cellulaires et augmenter la probabilité de mutations génétiques, contribuant ainsi au développement du cancer de la peau.
Qu’est-ce que les naevi10 ?
Un naevus (pluriel : nævi) est un terme médical utilisé pour décrire une lésion cutanée non cancéreuse, plus communément connue sous le nom de grain de beauté. Les nævi sont des amas de cellules pigmentaires appelées mélanocytes, qui produisent la mélanine, le pigment responsable de la couleur de la peau.
Les nævi peuvent varier en taille, en forme et en couleur. Ils peuvent être plats ou légèrement surélevés sur la peau, et leur couleur peut aller du brun clair au brun foncé. Les nævi peuvent être présents dès la naissance* (*naevus congénital) ou se développer au cours de la vie (naevus acquis).
Les grains de beauté10,12, quand s’en inquiéter ?
Dans la plupart des cas, les nævi sont bénins et ne présentent aucun danger pour la santé. Cependant, certains peuvent nécessiter une surveillance plus étroite, car ils peuvent être associés à un risque légèrement accru de développer un mélanome, une forme de cancer de la peau.
Le syndrome des nævi dysplasiques12 (ou naevus dysplasiques) et nævi congénitaux est une condition dermatologique caractérisée par la présence de nombreux nævi atypiques, et congénitaux. Cette condition est également connue sous le nom de syndrome de Clark.
Les nævi dysplasiques sont des nævi avec des caractéristiques inhabituelles, tels que :
- des bords irréguliers,
- une taille plus grande que la normale (diamètre supérieur à 8 mm),
- une couleur variable (allant du brun clair au brun foncé),
- une forme asymétrique et parfois une apparence « tachetée » (ou prendre l’aspect d’un tache sombre sur la peau).
Ils peuvent apparaître sur différentes parties du corps, notamment le tronc, les membres et le visage.
Les personnes atteintes du syndrome des nævi dysplasiques et nævi congénitaux ont généralement un nombre élevé de nævi, parfois plus de 100.
Il est important de noter que tous les nævi dysplasiques ne se transforment pas en mélanome, mais la présence de cette condition augmente le risque global. Si vous pensez être atteint du syndrome des nævi dysplasiques et nævi congénitaux, il est recommandé de consulter un dermatologue pour une évaluation appropriée et des conseils spécifiques à votre situation.
La surveillance régulière de la peau, la détection précoce des changements et les mesures de protection solaire sont essentielles pour les personnes atteintes de ce syndrome. Un dermatologue peut effectuer des examens réguliers de la peau pour détecter tout signe précoce de transformation maligne et recommander des mesures supplémentaires telles que des biopsies ou l’excision des nævi suspects.
Le cancer de la peau peut être influencé par divers facteurs de risque, allant de l’exposition au soleil aux antécédents familiaux et à d’autres éléments environnementaux. Bien que certains facteurs de risque ne puissent pas être évités, tels que la couleur de peau ou les antécédents familiaux, il est essentiel de prendre des mesures préventives pour réduire le risque global. Cela inclut l’utilisation de protection solaire adéquate, l’évitement des rayons UV intenses, des contrôles réguliers de la peau et une sensibilisation à la détection précoce des signes de cancer de la peau.
- INCA, « Réduire les risques de cancer », voir en ligne : Réduire les risques de cancer – Comprendre, prévenir, dépister (e-cancer.fr), consulté le 27/01/2024.
- WHO, Exposure to Artificial UV Radiation and Skin Cancer, International Agency for Research on Cancer, 2006.
- Santé Publique France, « Risques solaires : mieux comprendre pour mieux se protéger », voir en ligne : Risques solaires : mieux comprendre pour mieux se protéger (santepubliquefrance.fr), consulté le 27/01/2024.
- ANSM, « Bon usage des produits de protection solaire », 2017.
- Planète Santé, « Les efferts des UV sur votre peau », voir en ligne : Les effets des UV sur votre peau – Planete sante, consulté le 27/01/2024.
- « Phototype de peau», Ore Véronique GASSIA, voir en ligne : Dermatologie et Médecine esthétique à Toulouse. Injections, lasers (drgassia.fr), consulté le 27/01/2024.
- NIH, « Cutaneous Melanoma : Etiology and Therapy », voir en ligne : TABLE 1, Fitzpatrick Classification of Skin Types I through VI – Cutaneous Melanoma – NCBI Bookshelf (nih.gov), consulté le 27/01/2024.
- CLB, « Cancer de la peau- Mélanome ; facteurs de risques », voir en ligne : Mélanome (cancer de la peau) et facteurs de risque • Cancer Environnement (cancer-environnement.fr), consulté le 27/01/2024.
- WHO, « Arsenic », voir en ligne : Arsenic (who.int), consulté le 27/01/2024.
- « Grains de beauté – Naevus mélanocytaire », Denise M. Aaron, MD, Dartmouth Geise/ Schoo/ of Medicine, septembre 2023.
- INCA, « dictionnaire », voir en ligne : Définition naevus (e-cancer.fr), consulté le 27/01/2024.
- Skin Cancer Foundation « Grains de beauté atypiques & Ta peau », voir en ligne : Grains de beauté atypiques – The Skin Cancer Foundation, consulté le 27/01/2024.
Pour aller plus loin
Les traitements Mon parcours de soin Les symptômes Les chiffresCes contenus peuvent vous intéresser
ACTUALITÉS
Comment prendre soin de ma peau et de mes cheveux pendant mon cancer ?
il est important de prendre soin de sa peau et ses cheveux pour éviter ou minimiser les effets des traitements.
ACTUALITÉS
Quelles sont les caractéristiques de l’immunothérapie ?
Les immunothérapies sont une classe de traitements qui permettent au système immunitaire de lutter contre les cellules tumorales.
ACTUALITÉS
Cancer, faut-il en parler sur son lieu de travail ?
Des personnes et structures ressources peuvent accompagner le salarié et l’aider à protéger son avenir professionnel.
FR-NON-01152